تنظیم دقیق دوزهای تحریک برای کمبود سلولهای CAR-T خاص بیمار، با استفاده از داربستهای مصنوعی ارائهدهنده آنتیژن، تولید محصولات سلولهای CAR-T قویتر را امکانپذیر میسازد.
درمان های جدید سلول T که در آن سلولهای T، شکارچیان طبیعی سیستم ایمنی بدن برای یافتن دشمنان خارجی در بدن گشتزنی میکنند، از بیماران مبتلا به سرطان بازیابی، در خارج از بدن فوقالعاده تقویت شده و سپس به همان بیمار تزریق می شوند. تغییر چشم انداز بیماران سرطانی از سال 2017، زمانی که سلول های CAR (گیرنده آنتی ژن کایمریک) - T به عنوان اولین سلول های درمانی اصلاحشده توسط اداره غذا و دارو آمریکا (FDA) برای درمان سرطان خون تاییدیه دریافت کردند، پنج محصول مشابه از آن زمان مجوز گرفته و بیش از 20000 نفر تحت درمان قرار گرفته اند.
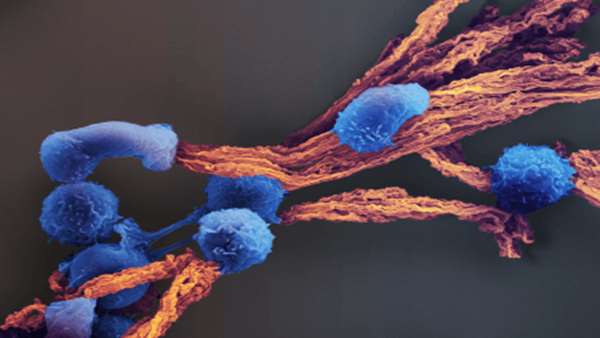
سلولهای CAR-T برای حمل مولکولهای گیرنده غشایی مصنوعی طراحی شدهاند که از بخش بیرونی خود برای اتصال به آنتیژنهای سلولهای سرطانی استفاده میکنند، که بخش داخلی آنها با روشن کردن یک برنامه قدرتمند تخریب سلولهای تومور به آن پاسخ میدهد. با این حال، همه بیماران به یک اندازه به درمانهای سلولی CAR-T پاسخ نمیدهند و ایمونولوژیست های سرطان تلاش کرده اند بفهمند چه چیزی باعث می شود آنها خوب کار کنند یا شکست بخورند. علیرغم درک تازه ای از تفاوتهای بین سلول های T بیماران سرطانی و سلولهای T افراد سالم، این بینشها در فرآیندهای تولید سلولهای CAR-T در نظر گرفته نشدهاند. همه فرآیندها از یک نوع تحریک مشابه با آگونیست های اختصاصی سلول T و سیتوکینهای محرک سیستم ایمنی عمومی برای ایجاد محصولات سلول های CAR-T تزریق پذیر، صرف نظر از تغییرات در فنوتیپ سلول های T اصلی استفاده میکنند،
اکنون، همکاری بین مهندسین زیستی در دانشکده مهندسی و علوم کاربردی هاروارد جان آ. پاولسون (SEAS) و موسسه مهندسی بیولوژیکی Wyss در دانشگاه هاروارد به رهبری دیوید مونی، پروفسور رابرت پینکاس در مهندسی زیستی در SEAS، و ایمونولوژیستهای سرطان در موسسه سرطان Dana-Farber (DFCI) به رهبری کاترین وو، نشان داده اند که شخصیسازی تحریک سلولهای CAR-T در طول تولید میتواند قوام و قدرت محصولات سلولهای CAR-T را بهطور قابلتوجهی افزایش دهد. با استفاده از داربستهای تقلیدکننده سلولهای ارائهدهنده آنتیژن مصنوعی (APC-ms)، این تیم توانست سطوح تحریک سلولهای T را برای مطابقت با فنوتیپ سلولهای T بهدستآمده از بیماران لوسمی تنظیم کند و بهطور قابلتوجهی توانایی این سلولها را در پاکسازی تومور بهبود بخشد.
یافتهها در Nature Communications منتشر شده است.
مونی یکی از اعضای هیئت علمی موسس Wyss Core گفت: «ما نشان داده ایم که محصولات سلولهای CAR-T ساخته شده از سلولهای T مشتقشده از بیماران سرطانی، عموماً عملکرد کمتری نسبت به محصولات سلولهای CAR-T حاصل از افراد سالم دارند. تطبیق دوز تحریک آنتیژن سلول CAR-T با فنوتیپ سلولهای T بیماران با استفاده از یک رویکرد بیومواد کاملاً قابل کنترل که تقلید دقیقی از ارائه آنتیژن طبیعی دارد، میتواند عملکرد آنها را به میزان قابل توجهی بهبود بخشد. این رویکرد میتواند درمان با سلولهای CAR-T را شخصیتر کند و ضعف موجود در تولید سلول های T فعلی را برطرف کند."
این تیم فنوتیپهای سلولهای T را که از نمونههای بهدستآمده از بیماران مبتلا به لوسمی لنفوبلاستیک حاد (ALL) و لوسمی لنفوبلاستیک مزمن (CLL) و همچنین از اهداکنندگان سالم جدا شده بودند، بررسی کردند. سپس، آنها از APC-ms برای ارائه دوزهای مختلف تحریک آنتی ژن ضد CD3/anti-CD28 به سلول های T استفاده کردند و بنابراین یک کتابخانه سلولی CAR-T ایجاد کردند. سپس همه محصولات سلول های CAR-T موجود در این کتابخانه دوباره برای تفاوتهای عملکردی، از جمله توانایی آنها در کشتن سلولهای سرطانی در شرایط آزمایشگاهی مورد بررسی قرار گرفتند. محققان به طور مستقیم رویکرد خود را با روشی که معمولاً در ساخت سلول های CAR-T استفاده می شود، مقایسه کردند که همان آنتیژن ها را روی دانه های مغناطیسی سفت و سخت (Dynabeads) به سلول های T ارائه میدهد.
یک یافته کلیدی این بود که سلولهای T بیماران سرطانی در دوزهای آنتی ژنی که معمولاً در طول ساخت سلولهای CAR-T استفاده میشود، بسیار آسانتر از سلولهای T «سالم» بیش از حد تحریک میشوند. این باعث شد آنها عملکرد خود را از دست بدهند، یا همانطور که ایمونولوژیست ها می گویند "فرسوده تر" شوند و توانایی آنها برای تکثیر کاهش یابد. سلول های CAR-T نه تنها باید به یک حالت عملکردی تبدیل شوند، بلکه میلیون ها سلول نیز باید تقویت شوند تا بتوانند سلول های تومور و متاستاز را در کل بدن از بین ببرند.
با کاوش در محدوده باریک و دقیقی از دوزهای تحریک که با APC-ms امکان پذیر شده است، نشان داده شده که چیزی شبیه یک «نقطه عطف» شخصی برای سلول های T مشتق شده از بیمار وجود دارد که عملکرد و تقویت را به حداکثر می رساند، که به طور متوسط کمتر از دوزهای معمول است. "رویکرد APC-ms بسیار طبیعیتر از Dynabeads عمل میکند، زیرا سطوح بسیار قابل کنترل سیگنال های سلول T در یک دولایه لیپیدی تعبیه شده است که به سلول های CAR-T اجازه میدهد آنها را فشار داده و بکشند، همانطور که سلولهای T معمولاً در سراسر آن انجام می دهند. سیناپس ایمونولوژیک بین آنها و سلول های ارائه دهنده آنتی ژن در زمان تحریک سلول های T در بهترین حالت خود قرار دارد.
در یک مطالعه in vivo روی موش، محصولات سلولی CAR-T تزریق شده ایجاد شده با سطوح مختلف تحریک نیز تواناییهای متفاوتی را برای کنترل لنفوم بورکیت بیانکننده CD19 نشان دادند، با سلولهایی که دوباره در سطوح پایینتر از حد معمول در طول تولید تحریک شدند و قویترین پتانسیل را نشان دادند.
"ما یک مدل اثبات مفهوم ساختیم که مبتنی بر رابطه قابل سنجش بین فنوتیپ یک نمونه خون سلول T و محصولات سلول CAR-T آن است و یک دوز بهینه تحریک سلول T را برای تولید شخصیشده سلولهای CAR-T ارائه می کند. وو گفت. با توجه به اینکه نمونه های سلول T همیشه برای نشانگرهای مهم در ابتدای فرآیند تولید سلول بررسی میشوند، میتوان استراتژیهای مشابهی را برای شخصیسازی بیشتر درمان با استفاده از رویکرد APC-ms ابداع کرد."
https://seas.harvard.edu/news/2023/02/car-t-cell-cancer-immunotherapy-gets-personal
//isti.ir/Z2Mv



ارسال به دوستان