یافته محققان در زمینه نحوه فرار سلول های سرطانی از سیستم ایمنی
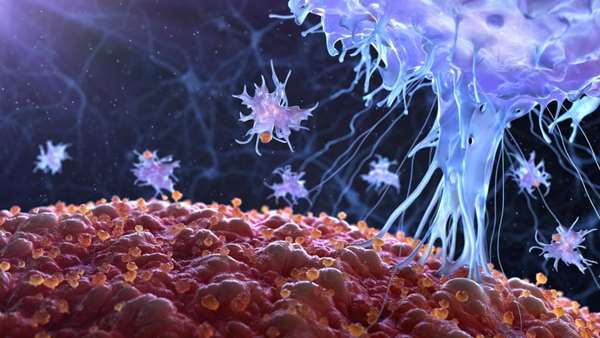
لنفوسیتهای T نقش مهمی در مبارزه سیستم ایمنی بدن ما در برابر سلولهای تغییر یافته در بدن دارند که میتوانند به سرطان تبدیل شوند. فاژوسیتها و سلولهای B تغییرات در این سلولها را شناسایی میکنند و سلولهای T را فعال میکنند، که سلولهای T سپس یک برنامه نابودی کامل را طراحی و اجرا میکنند.
لنفوسیتهای T نقش مهمی در مبارزه سیستم ایمنی بدن ما در برابر سلولهای تغییر یافته در بدن دارند که میتوانند به سرطان تبدیل شوند. فاژوسیتها و سلولهای B تغییرات در این سلولها را شناسایی میکنند و سلولهای T را فعال میکنند، که سلولهای T سپس یک برنامه نابودی کامل را طراحی و اجرا میکنند.
این امر در بسیاری موارد خوب پیش میرود، مگر اینکه سلولهای سرطانی جهش یافته باشند و نوعی استتار ایجاد کنند که به آنها اجازه دهد از چشم سیستم ایمنی بدن پنهان شوند. محققان اکنون توضیح دادهاند که چگونه یک پروتئین کلیدی در این فرآیند، معروف به "فرار ایمنی"(immune escape) فعال میشود. محققان براساس این بینشها امیدوارند داروهایی تولید کند که به طور خاص در این مکانیسم فعالسازی مداخله کنند. در آینده آنها میتوانند درمانهای ایجاد شده سرطان را که به مهار کنندههای بازرسی ایمنی بدن تکیه دارند، بهبود بخشند. مهار کنندههای ایست بازرسی، آنتی بادیهای درمانی هستند که با اتصال به گیرندههای سلولهای T کار میکنند. پروتئینهایی به نام گیرندههای بازرسی ایمنی روی سطح سلولهای تی وجود دارد که شامل مرگ سلولی برنامهریزی شده یا "PD1" به همراه مسیرهای سیگنالینگ ناشی از این پروتئینها است. اینها با هم واکنشهای ایمنی را در یک بدن سالم متوقف میکنند.
این مکانیسم تنظیم کننده، مانع از ماندگاری بیش از حد علائم التهاب شامل قرمزی، تورم و تب و خارج شدن آنها از کنترل میشود. سلولهای سرطانی از این مکانیسمهای التهابی بهره میگیرند تا ضمن تکثیر سلولها، بدن را از مقابله با خود ناتوان کنند. محققان با استفاده از کشت سلولی و مطالعات متقابل دریافتند که پروتئین سیگنالینگ بنام "SHP2" در سلولهای T پس از فعال شدن آن توسط سیگنال سلولهای سرطانی به "PD1" در دو مکان خاص متصل میشود. این اتصال "SHP2" است که باعث تقویت اثر استتار شده و واکنش سلولهای ایمنی را کاملاً خاموش میکند. آنتی بادیهایی که مهار کنندههای سیستم ایمنی مانند "PD1" را مسدود میکنند، درمانهایی برای ملانومای پوستی و سرطان ریه هستند و عمر آنها را طولانیتر میکنند. با این حال، بسیاری از بیماران از واکنشهای خود ایمنی رنج میبرند.
داروهایی که از اتصال SHP2 و PD1 جلوگیری میکنند، میتوانند در آینده مورد استفاده قرار گیرند تا از شدت عوارض جانبی بکاهند و به عنوان حامی یا جایگزین برای درمان آنتی بادی عمل کنند. محققان پاسخ ایمنی سلولهای B و سلولهای T را با اصلاح مولکولهای SHP2 و آزمایش ساختار بلوری مبتنی بر پیشبینیهای خود و تحلیل رزونانس مغناطیسی مورد مطالعه قرار دادند. دادههای آنها دقیقاً نشان میدهد که چگونه و در چه مناطقی پروتئین SHP2 به PD1 متصل میشود، در نتیجه منطقه هدف احتمالی برای داروها آشکار میشود.
Reference:https://www.genengnews.com/news/cancer-cells-exploit-double-bind-in-immune-escape-act/



ارسال به دوستان